-
Zadzwoń
509 105 905
22 100 12 36 -
ul. Białej Floty 2
02-654, Warszawa,
Mokotów -
Zapisy telefoniczne
pon - pt 8-19
-
Call us
509 105 905
22 100 12 36 -
Białej Floty 2 loc. 20
02-654, Warsaw,
Marina II -
Appointment registration
Mon - Fri 8-19
by phone
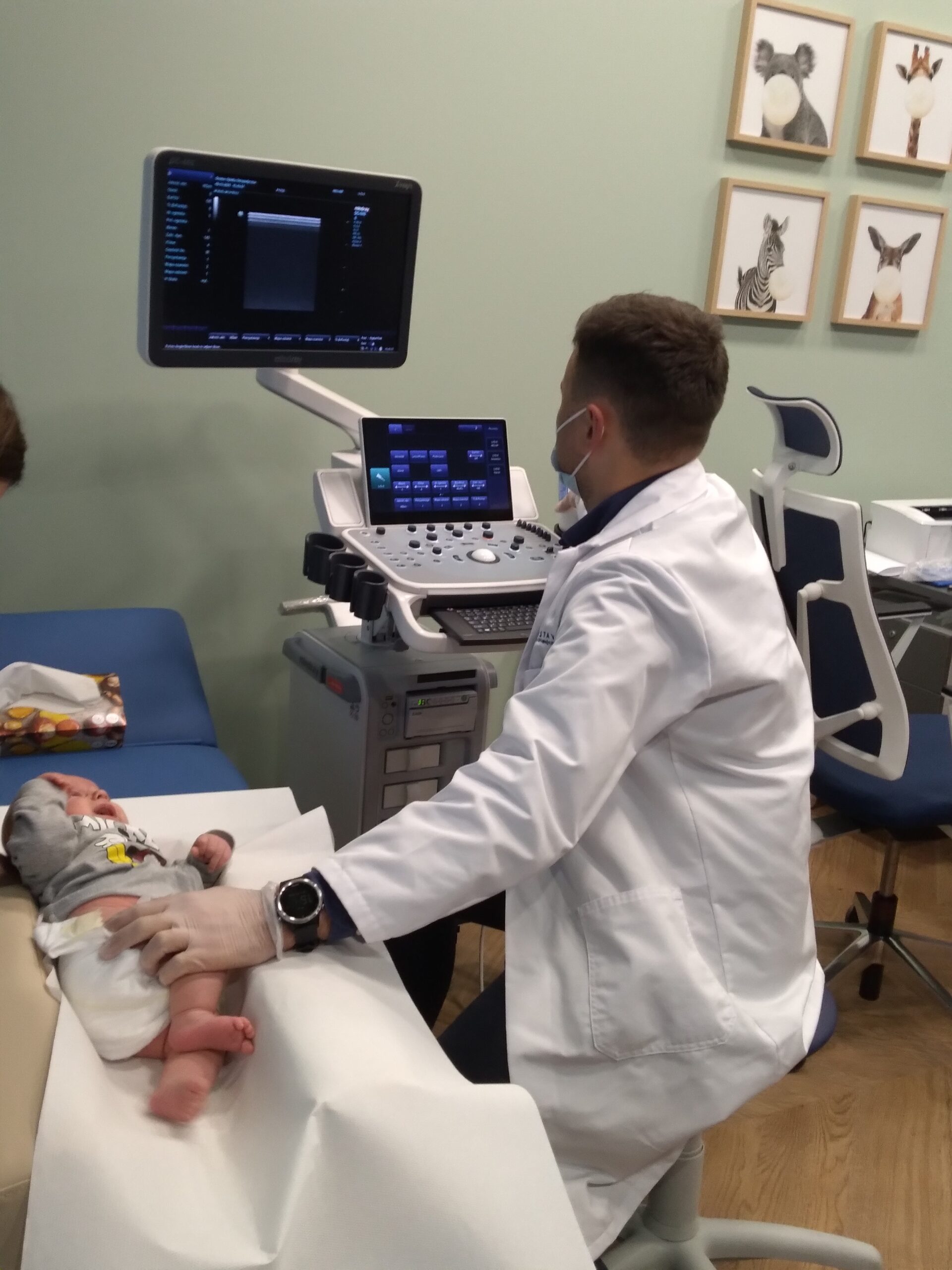
W jakim celu wykonuje się badanie bioder noworodka?
Badanie usg bioderek noworodka wykonuje przeszkolony ortopeda dziecięcy celem wykrywania najczęstszej wrodzonej wady narządu ruchu u noworodków, którą jest dysplazja stawów biodrowych. W tej wadzie występuje nieprawidłowa buda elementów stawu (głowy i panewki) oraz zaburzone ich wzajemne ułożenie. Warto przypomnieć, że staw biodrowy składa się z głowy kości udowej i otaczającej ją panewki w kształcie miseczki, w której głowa pracuje podczas ruchu. Nieprawidłowy rozwój stawu może skutkować częściowym lub całkowitym wypadaniem głowy z panewki stawowej. Co ciekawe nie wiadomo co powoduje powstawanie wady, jednak są znane czynniki ryzyka, przedstawione w dalszej części artykułu.
W Polsce występowanie dysplazji rozwojowej stawów biodrowych występuje u 1 na 20 noworodków. Rocznie rodzi się około 355 tysięcy dzieci, z których około 18 tysięcy będzie wymagało leczenia stawów biodrowych.
Wada powstaje zazwyczaj w ostatnich tygodniach życia płodowego i może się pogłębiać po porodzie. Z wiekiem staw zbudowany z elastycznej chrząstki ulega kostnieniu, a zmiany się utrwalają. W większości przypadków można temu zapobiec odpowiednio wcześnie wykonując badanie fizykalne i USG stawów biodrowych i w razie potrzeby włączając odpowiednie leczenie. Stawy biodrowe po porodzie są szczególnie podatne na nieprawidłowe ułożenie. Pierwotnie zdrowe stawy biodrowe również mogą rozwinąć wadę, jeśli są nieprawidłowo pielęgnowane, dlatego tak ważna jest profilaktyka, o której napiszę w oddzielnym artykule.
Z artykułu dowiesz się:
- Do czego może prowadzić nieleczona dysplazja stawów biodrowych?
- Kiedy zrobić pierwsze USG bioderek?
- Jakie badania pozwolą wykluczyć dysplazję stawów biodrowych?
- Czy badanie USG jest bezpieczne dla małego dziecka?
- Jak przygotować się do badania USG bioderek?
- Jak ubrać dziecko na badanie bioderek?
- W jakim wieku wykonuje się badanie USG bioderek?
- Jakie objawy są wskazaniem do wcześniejszego USG?
- Czy trzeba powtarzać badanie USG?
- Kto wykonuje badanie USG?
Do czego może prowadzić nieleczona dysplazja stawów biodrowych?
Dysplazja rozwojowa stawów biodrowych może początkowo nie dawać żadnych objawów u noworodka. Jednakże nie leczona może w przyszłości prowadzić do powikłań w zakresie układu ruchu takich jak:
– Skrócenie nóżki dziecka.
– Nieprawidłowy chód, utykanie, bujanie się dziecka na boki podczas chodzenia.
– Wady kręgosłupa.
– Przewlekły ból stawu biodrowego.
– Rozwój zmian zwyrodnieniowych (przedwczesne zużywanie się stawu biodrowego).
Nierozpoznana i nieleczona dysplazja rozwojowa stawu biodrowego u noworodka może również skutkować koniecznością wykonania w przyszłości skomplikowanej operacji korekcyjnej (osteotomii) miednicy i kości udowej, a u osób dorosłych wymiany całego stawu biodrowego na sztuczny – aloplastyka całkowita stawu biodrowego. Dysplazja stawów biodrowych występuje bardzo często, bo nawet u 37.5 % pacjentów poddawanych zabiegowi aloplastyki stawu biodrowego z powodu zaawansowanych zmian zwyrodnieniowych.
Kiedy wykonywane jest pierwsze badanie bioderek?
Po porodzie Twoje dziecko zostanie zbadane fizykalnie podczas pobytu w oddziale. Dziecko powinno otrzymać skierowanie do poradni preluksacyjnej na dalsze badania do wykonania w najbliższym czasie. Dokument wydaje najczęściej lekarz rodzinny, neonatolog lub pediatra.
Każde dziecko bezpośrednio w oddziale noworodkowym powinno mieć wykonane badanie fizykalne stawów biodrowych. Najlepiej, aby wszystkie dzieci były następnie badane w poradni preluksacyjnej, wymagane jest jendak skierowanie od lekarza pediatry.
Jakie badania lekarz wykona podczas wizyty w poradni?
Żeby wykluczyć występowanie dysplazji u Twojego dziecka, lekarz ortopeda zapyta Cię o przebieg ciąży i porodu oraz występowanie chorób bioder w rodzinie. Następnie przystąpi do badania dziecka (fizykalnego) oraz wykona badanie ultrasonograficzne (USG). Najlepiej, aby badanie było przeprowadzone w specjalnie przygotowanej do tego “kołysce", w której może być bezpiecznie wykonane, w sposób bezstresowy dla Twojego dziecka.
W poradni lekarz ortopeda dziecięcy wykona u Twojego dziecka:
– Badanie dziecka (fizykalne).
– Ultrasonografię (USG).
– Dodatkowo w szczególnych przypadkach może zostać wydane zlecenie na Rentgen (RTG).
Czy badanie USG jest bezpieczne dla mojego dziecka?
Ultrasonografia (USG) jest badaniem nieszkodliwym dla zdrowia. Podczas USG stosuje się wysokiej częstotliwości (niesłyszalną) falę dźwiękową wytwarzaną przez aparat, która ulega odbiciu od struktur znajdujących się w głębi ciała. Fala wraca do aparatu i po obróbce komputerowej na tej podstawie powstaje obraz na monitorze. Jest to badanie bezbolesne i cechujące się bardzo dużą dokładnością. Badanie jest bezpieczne dla dziecka, ale podczas badania dziecko może płakać, ponieważ samo badanie może być nieprzyjemne, podobnie jak USG u osoby dorosłej. Kiedy badanie się kończy dziecko szybko się uspokaja.
Podczas badania dziecko może być niespokojne ze względu na wymuszoną pozycję, delikatny ucisk i zimny żel, ale samo badanie USG jest w pełni bezpieczne.
USG bioderek: jak przygotować się do wizyty? Jak ubrać dziecko na badanie bioderek?
Badanie dziecka musi być wykonane w dobrych warunkach. Przed wizytą zadbaj o to, żeby dziecko było spokojne. Wcześniej nakarm dziecko, tak żeby nie było głodne podczas wizyty. Zmień pieluszkę, jeśli to konieczne, żeby badanie było komfortowe dla Twojego dziecka i badającego ortopedy. Podczas wizyty postępuj zgodnie z zaleceniami lekarza ortopedy dziecięcego i personelu medycznego. Dobrze, żeby na wizytę przyszły z dzieckiem dwie osoby, wtedy będzie Ci łatwiej. Na wizytę najlepiej weź ze sobą:
– Książeczkę zdrowia dziecka
– Smoczek
– Zapasowy pampers
– Mokre chusteczki
– Pieluchę do podłożenia pod dziecko na czas badania
Prawidłowo wykonane badanie może być przeprowadzone jedynie w odpowiednich warunkach:
– Spokojne, niepłaczące dziecko.
– Dziecko nie jest głodne lub napięte.
– Zaplanuj odpowiednio długi czas na wizytę – lekarz nie spieszy się i wykonuje badanie delikatnie.
W jakim wieku mojego dziecka badanie USG powinno być wykonane?
Pomiędzy poszczególnymi przychodniami (poradniami preluksacyjnymi) mogą występować różnice w tej kwestii, które niejednokrotnie niepokoją rodziców. Badaniem diagnostycznym stosowanym przesiewowo w Polsce u wszystkich noworodków jest badanie USG stawów biodrowych wykonywane przy pomocy metody opracowanej w latach 80-tych przez Profesora Reinharda Grafa. Dlatego właśnie wg naszych ortopedów dziecięcych warto się oprzeć na zaleceniach autora tej właśnie metody . W większości krajów Europejskich, gdzie wykonuje się badania przesiewowe u wszystkich niemowląt metodą Grafa – USG jest zalecane do 6 tygodnia życia dziecka oraz w szczególnych przypadkach opisanych poniżej w przeciągu 1 tygodnia życia dziecka. Inne schematy badań przesiewowych, obowiązują w krajach, gdzie dysplazji rozwojowej występuje o wiele mniej.
-
USG stawów biodrowych powinno być wykonane do 5-6 tygodnia życia u każdego niemowlęcia.
-
W wybranych przypadkach (poniżej) należy wykonać USG tak szybko jak to tylko możliwe już w 1 tygodniu życia dziecka.
-
Lekarz ortopeda zaleci pilne USG jeśli występują odchylenia w badaniu fizykalnym dziecka wykonanym w oddziale noworodkowym lub występują czynniki ryzyka.
Jakie objawy są wskazaniem do wcześniejszego USG?
Objawy które wskazują na możliwość występowania dysplazji, i jednocześnie konieczne wcześniejsze USG (najlepiej już w 1. tygodniu życia):
– Nierówna długość nóżek dziecka.
– Niestabilność stawów biodrowych w badaniu (objawy Ortolaniego, Barlowa).
– Nierówne odwodzenie nóżek w biodrach.
Innym objawem może być asymetria fałdków tłuszczowych w pachwinach lub na pośladkach dziecka, jednakże często występuje też u dzieci zdrowych i jako izolowany objaw nie wymaga pilnej interwencji.
Jakie jeszcze czynniki ryzyka są wskazaniem do wcześniejszego USG?
Czynniki ryzyka dysplazji, zalecane wcześniejsze USG (1 tydzień):
– Nieprawidłowa pozycja dziecka w ciąży – pośladkowa (miednicowa).
– Choroba wrodzona biodra (dysplazja) u rodziców.
– Choroba wrodzona biodra (dysplazja) u rodzeństwa.
– Obecne inne wady wrodzone narządu ruchu (np. kręcz szyi, wady stóp).
Dysplazja występuje wielokrotnie częściej u dziewczynek, jednakże sama płeć żeńska nie jest wskazaniem do pilnego wykonania USG. Inne poznane czynniki ryzyka dysplazji to: pierwsza ciąża, małowodzie, masa ciała noworodka powyżej 4000g, ciąża mnoga oraz zbyt niski poziom witaminy D u dziecka.
Czy trzeba powtarzać badanie USG?
Pierwsze badanie USG u większości dzieci zalecane jest do 6 tygodnia życia – jest to najlepszy okres na włączenie leczenia, ponieważ w tym okresie leczenie zachowawcze cechuje się najwyższą skutecznością.
Każde dziecko traktowane jest indywidualnie. Są dzieci, u których badanie będzie wykonane tylko 1 raz i to nie powinno budzić niepokoju rodziców. Wielu lekarzy ortopedów dziecięcych zaleca jednak powtórzenie USG w 3 miesiącu życia u wszystkich niemowląt ze względu na jego największą dokładność w tym okresie.
Jeśli rozpoznano dysplazję rozwojową stawu biodrowego i włączono leczenie, USG będzie wykonywane wielokrotnie celem monitorowania postępu leczenia. Badanie USG będzie wykonywane co kilka tygodni podczas wizyt w poradni w zależności od decyzji lekarza prowadzącego.
Niejednokrotnie występuje również konieczność powtórzenia badania, jeżeli stawy biodrowe są fizjologicznie niedojrzałe podczas pierwszego USG. Takie stawy biodrowe nie wymagają jeszcze leczenia, a jedynie obserwacji i interwencji w przypadku dalszego opóźnienia dojrzewania.
-
Badanie USG jest stosowane w celu monitorowania leczenia dysplazji podczas wizyt kontrolnych.
-
Wielu lekarzy zaleca powtórzenie USG w 3 miesiącu życia u wszystkich niemowląt ze względu na jego największą dokładność w tym okresie.
-
Po wykonaniu badania w trybie pilnym w 1 tygodniu życia lekarz najczęściej zaleci powtórzenie badania w późniejszym okresie.
Kto wykonuje badanie USG?
Według Niemieckiej Komisji Oceny Jakości prawidłowe wykonanie ultrasonogramu jest kluczowe dla postawienia trafnej diagnozy, dlatego badanie ultrasonograficzne powinien wykonywać jedynie lekarz przeszkolony w zakresie metody Grafa po ukończeniu odpowiedniego kursu.
Autor: dr n. med. Łukasz Pulik dla Gustav – Children’s Clinic, Warszawa
Informacja dla czytelnika
Artykuł dostępny jest jedynie w celu ogólnoinformacyjnym. Żadnej z informacji nie należy traktować jako porady lekarskiej czy konsultacji medycznej. Zabronione jest wykorzystywanie opublikowanych informacji w celu samodzielnej diagnozy jakiegokolwiek schorzenia. Wszelkie prawa do elementów tekstowych i graficznych, układu stron oraz innych elementów artykułu są zastrzeżone.
Piśmiennictwo
- Musielak, B., M. Idzior, and M. Jóźwiak, Evolution of the term and definition of dysplasia of the hip – a review of the literature. Archives of medical science : AMS, 2015. 11(5): p. 1052-1057.
- Synder, M., K. Niedzielski, and A. Grzegorzewski, Ultrasound of hip joint in newborns and infants. Ortop Traumatol Rehabil, 2003. 5(6): p. 717-21.
- Price, C.T. and B.A. Ramo, Prevention of Hip Dysplasia in Children and Adults. Orthopedic Clinics of North America, 2012. 43(3): p. 269-279.
- KOCADAL, A.O. and F. ALTINTAfi, Etiology of coxarthrosis in patients with total hip replacement. Acta Orthop Traumatol Turc, 2013. 47(5): p. 330-333.
- Uluçay, C., et al., Etiology of coxarthrosis in patients with total hip replacement. Acta orthopaedica et traumatologica turcica, 2013. 47: p. 330-3.
- Marciniak, W. and A. Szulc, Wiktora Degi ortopedia i rehabilitacja. PZWL, Warszawa, 2004.7. Graf, R. and M. Synder, Hip sonography worldwide–experience, results, problems. Chir. Narzadow Ruchu Ortop. Pol, 2020. 85(3-4): p. 29-34.8. Sarkissian, E.J., et al., Radiographic Follow-up of DDH in Infants: Are X-rays Necessary After a Normalized Ultrasound? Journal of Pediatric Orthopaedics, 2015. 35(6): p. 551-555.9. Miller, B., The Parents’ Guide to Hip Dysplasia. 2013: Hunter House.
10. Graf, R., et al., Hip sonography: Diagnosis and management of infant hip dysplasia. Hip Sonography: Diagnosis and Management of Infant Hip Dysplasia, 2006: p. 1-114.
11. Rosendahl, K. and P. Toma, Ultrasound in the diagnosis of developmental dysplasia of the hip in
newborns. The European approach. A review of methods, accuracy and clinical validity. European
Radiology, 2007. 17(8): p. 1960-1967.12. Clinical Practice Guideline: Early Detection of Developmental Dysplasia of the Hip. Pediatrics, 2000.
105(4): p. 896.13. Nguyen, J.C., et al., ACR Appropriateness Criteria® Developmental Dysplasia of the Hip-Child.
Journal of the American College of Radiology, 2019. 16(5, Supplement): p. S94-S103.
14. Ortiz-Neira, C.L., E.O. Paolucci, and T. Donnon, A meta-analysis of common risk factors associated
with the diagnosis of developmental dysplasia of the hip in newborns. European Journal of Radiology,
2012. 81(3): p. e344-e351.15. Vaquero-Picado, A., et al., Developmental dysplasia of the hip: update of management. EFORT Open
Reviews, 2019. 4(9): p. 548-556.16. Luo, W., et al., 25(OH)D status and expression of miR-140 in the serum of patients with developmental
dysplasia of the hip. Nutrition, 2021. 81: p. 110896.17. Pillai, A., et al., Diagnostic accuracy of static graf technique of ultrasound evaluation of infant hips for
developmental dysplasia. Archives of Orthopaedic and Trauma Surgery, 2011. 131(1): p. 53-58.
